Артериальную гипертензию (АГ) называют эпидемией ХХI века. Т.к. ей страдает каждый пятый житель нашей планеты (около полутора миллиардов людей), а в России, по некоторым данным, каждый третий. Но если раньше в мире она, в основном, диагностировалась у людей старше сорока, то теперь около 33,4% пациентов — это молодые люди, 7,2% подростки и 2% дети.
Артериальная гипертония – это стойкое повышение систолического АД > 139 мм рт. ст. и/или диастолического АД>90 мм рт. ст., зарегистрированное дважды при врачебных осмотрах.
Риск развития АГ появляется при постоянных нервных и эмоциональных перегрузках, стрессах, депрессивных состояниях. Эти факторы негативно влияют на центральные механизмы регуляции кровяного давления в головном мозге. Впоследствии нарушаются гуморальные механизмы, страдают органы-мишени: сердце, почки, глазная сетчатка.
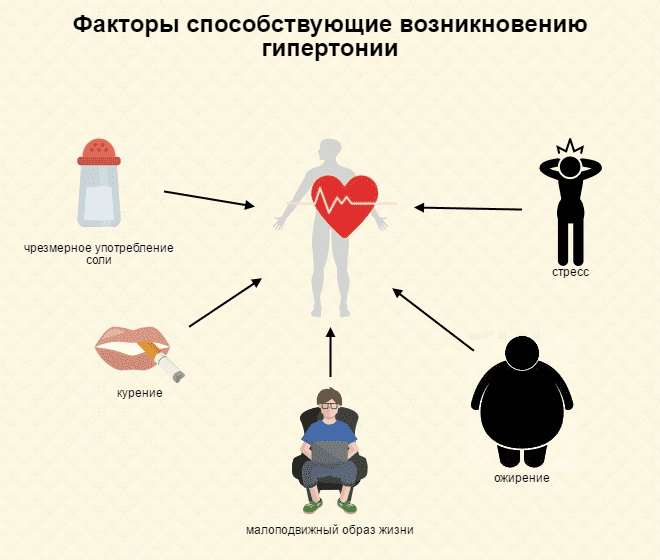
Основные факторы риска:
- наследственная предрасположенность;
- возраст от 55 лет у мужчин, от 65 — у женщин;
- вредные привычки: злоупотребление алкоголем, курением, крепкими напитками (чаем/кофе);
- избыточный вес при окружности живота, превышающей 102 см у мужчин, 88 см – у женщин;
- сахарный диабет;
- гормональные нарушения;
- беременность, особенно во второй половине;
- вегетососудистая дистония гипертонического типа.
Артериальная гипертензия, усиливающая риски хронической формы заболевания, имеет в качестве провокаторов следующие факторы:
- недостаточное потребление жидкости;
- нерациональное питание с преобладанием жирной, копченой пищи, содержащей избыток натриевой соли;
- избыточное потребление сладостей;
- недостаток витаминов и минералов в питании;
- нарушение жирового обмена;
- малоподвижный образ жизни.
Основным симптомом артериальной гипертензии среди субъективных жалоб является головная боль, которая связана с увеличением артериального давления. Чаще всего головная боль появляется утром в затылочной области и сочетается с чувством «несвежей головы». Больных беспокоят плохой сон, повышенная раздражительность, снижение памяти, ослабление умственной деятельности. Со временем возникают жалобы на боли и перебои сердца, одышку при физической нагрузке, ухудшение зрения.
Симптомы артериальной гипертонии определяются причинами болезни и стадией клинического течения. У 9 из 10 пациентов диагностируется истинная гипертензия, у 10% обнаруживают последствия других заболеваний.
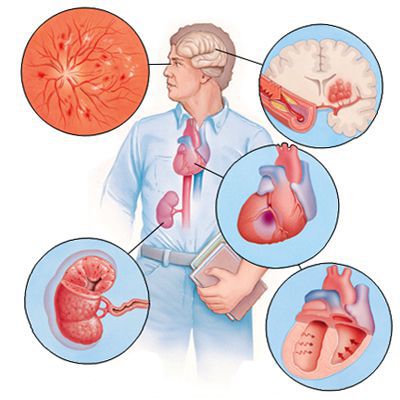
Последствия высокого давления — это поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Один из наиболее значимых факторов, влияющих на развитие и прогрессирование сердечно — сосудистых заболеваний, — артериальная гипертензия, существенно ухудшающая прогноз. Отсутствие адекватного контроля артериального давления нередко приводит к развитию осложнений АГ, самым частым и серьезным из которых, обусловливающим развитие фатальных осложнений, является гипертонический криз (ГК).
Лечение АГ амбулаторное. Госпитализация необходима в определенных случаях: при необходимости подобрать новую комбинацию лекарственных препаратов; для уточнения диагноза; гипертонический криз (ГК), не купирующийся на догоспитальном этапе; ГК с выраженными проявлениями гипертонической энцефалопатии; осложнения АГ, требующие интенсивной терапии.
Основной целью лечения больного АГ является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости и смертности.
Немедикаментозные методы лечения включают в себя:
- отказ от курения;
- снижение и/или нормализацию массы тела (достижение индекса массы тела < 25 кг/м2);
- снижение потребления алкогольных напитков менее 30 г алкоголя в сутки у мужчин и менее 20 г в сутки у женщин;
- увеличение физических нагрузок (регулярные аэробные (динамические) физические нагрузки по 30-40 мин не менее 4 раз в неделю);
- снижение потребления поваренной соли до 5 г/сут;
- комплексное изменение режима питания (увеличение употребления растительной пищи, уменьшение употребления насыщенных жиров, увеличение в рационе калия, кальция, содержащихся в овощах, фруктах, зерновых, и магния, содержащегося в молочных продуктах; энергетическая ценность пищи не должна превышать суточную потребность);
- организация здорового быта, отдыха и нормальной трудовой деятельности с исключением факторов, травмирующих психическую сферу (запрещается работа в ночную смену, работа, связанная с чрезмерным напряжением внимания); нормализация сна.
Воздействие на основные звенья патогенеза достигается назначением лекарственной терапии.
Наиболее перспективным в XXI веке подходом к проблеме предупреждения появления новых случаев АГ является первичная профилактика. Она состоит в ограничении длительных воздействий неблагоприятных внешних факторов, способствующих возникновению заболевания, здоровом образе жизни (запрещение курения, ограничение приема алкоголя, достаточная физическая активность). Установлено, что первичная профилактика может удлинить жизнь на 10-20 лет, уменьшить вероятность инфарктов миокарда и инсультов в 8 раз. Она снижает вероятность и других болезней цивилизации и обеспечивает высокое качество жизни.
В системе профилактики АГ важное место принадлежит и мероприятиям вторичной профилактики – предупреждение обострений, осложнений АГ, что должно быть основной целью лечения АГ в поликлинической сети. Вторичная профилактика включает диспансерное наблюдение и длительную антигипертензивную терапию (при соблюдении рекомендаций в отношении соблюдения здорового образа жизни).
При осуществлении профилактических мероприятий должны широко использоваться школы по артериальной гипертензии. Это позволит выработать у населения приверженность здоровому образу жизни и соблюдению рекомендаций по профилактике и лечению артериальной гипертензии.
Артериальная гипертония заслуживает пристального и постоянного внимания. Как со стороны медицинских работников, так и пациентов [Электронный ресурс].